TİP 2 DİYABET
ŞEKER HASTALIĞI NEDİR?
Şeker Hastalığı diğer adıyla DİYABET; sık görülen, ciddî sonuçlara yol açan ve pankreasın ürettiği insülinin yetersizliği veya etkisizliğinden kaynaklanan bir rahatsızlıktır.
Tıpta genellikle diyabet bilimsel adı olan “diabetes mellitus” şeklinde ifade edilir.
Tıpta genellikle diyabet bilimsel adı olan “diabetes mellitus” şeklinde ifade edilir.
ŞEKER VE İNSÜLİN
Vücut, sürekli olarak kanda bir miktar şekere (glukoza) ihtiyaç duyar.
Hücrelerdeki glukoz, günlük yaşamımızı devam ettirmeyi sağlayacak enerji kaynağıdır.
İnsülin kan dolaşımındaki glukozu hücrelere taşımakla görevlidir.
Vücut basit şekerlerin tümünü genellikle glukoza çevirir.
Kanda dolaşan ve hücreler tarafından alınan şeker glukozdur.
Kan şekeri “kan glukozu” anlamına gelir.
Hücrelerdeki glukoz, günlük yaşamımızı devam ettirmeyi sağlayacak enerji kaynağıdır.
İnsülin kan dolaşımındaki glukozu hücrelere taşımakla görevlidir.
Vücut basit şekerlerin tümünü genellikle glukoza çevirir.
Kanda dolaşan ve hücreler tarafından alınan şeker glukozdur.
Kan şekeri “kan glukozu” anlamına gelir.
ENERJİ KAYNAĞI OLARAK GLUKOZ
Vücudumuzdaki hücrelerin çoğu enerji kaynağı olarak yiyeceklerden aldığımız lipid (yağlar), karbonhidrat (şekerler) ve proteinleri kullanabilirler
ancak bazı hücreler sadece glukozu yani şekeri enerji kaynağı olarak alıp kullanabilmektedir.
Bunlar; Beyin, sinir hücreleri ve kanda bulunan alyuvarlardır.
ancak bazı hücreler sadece glukozu yani şekeri enerji kaynağı olarak alıp kullanabilmektedir.
Bunlar; Beyin, sinir hücreleri ve kanda bulunan alyuvarlardır.
İNSÜLİN METABOLİZMASI
Kandaki glukoz düzeyleri insülin hormonu tarafından kontrol edilir.
Kan dolaşımına geçen glukoz pankreasta insülinin üretilmesine neden olur,
üretilen insülin sayesinde kandaki glukoz, hücreler içerisine alınır.
Yani, insülin hormonu şekerin hücre içine girişinde anahtar rolü oynar.
Hücre içine giren glukoz enerji için hemen kullanılabilir ya da depolanabilir.
Kan şekeri normal düzeye indiğinde insülin üretimi azalır.
Kan dolaşımına geçen glukoz pankreasta insülinin üretilmesine neden olur,
üretilen insülin sayesinde kandaki glukoz, hücreler içerisine alınır.
Yani, insülin hormonu şekerin hücre içine girişinde anahtar rolü oynar.
Hücre içine giren glukoz enerji için hemen kullanılabilir ya da depolanabilir.
Kan şekeri normal düzeye indiğinde insülin üretimi azalır.
İNSÜLİN VE ŞEKER HASTALIĞI
Eğer vücudun insülin üretimi yeterli değilse ya da hücreler insüline normal şekilde tepki vermeyerek direnç gösterir ise glukoz hücre içine giremez ve kan glukoz düzeyi yüksek kalır.
İşte bu durumda şeker hastalığı ortaya çıkar.
Kandaki glukoz düzeyinin yüksekliği zehir etkisi yaratır
ve vücutta birçok hücreyi tahrip eder.
Hücre içerisindeki glukozun yetersizliği de vücutta çeşitli belirtilere ve sorunlara neden olur.
İşte bu durumda şeker hastalığı ortaya çıkar.
Kandaki glukoz düzeyinin yüksekliği zehir etkisi yaratır
ve vücutta birçok hücreyi tahrip eder.
Hücre içerisindeki glukozun yetersizliği de vücutta çeşitli belirtilere ve sorunlara neden olur.
GİZLİ ŞEKER
Halk arasında “gizli şeker” olarak isimlendirilen durum, normal glikoz dengesi ile diyabet arasındaki geçiş durumunu ifade eder.
Normalde açlık kan şekerinin < 110 mg/dl olması gerekmektedir.
Açlık kan şekeri 110 mg/dl’nin üzerinde, fakat 126 mg/dl’nin altında olması “Bozulmuş Glukoz Toleransı” olarak adlandırılır.
Benzer şekilde “Şeker Yükleme Testi” yapılan kişilerde 2. saatteki şeker düzeyinin 126 mg/dl veya üzerinde, fakat 200 mg/dl altında olması da “Bozulmuş Glikoz Toleransı olarak isimlendirilmektedir.
Bu durumdaki kişilerin gün boyu kan şekerleri normaldir ve tipik şeker bulguları görülmez.
Bununla birlikte bu kişiler Tip 2 diyabet için en riskli gurupta olduklarından yaşam biçimlerini yeniden düzenlemeleri gereklidir.
Normalde açlık kan şekerinin < 110 mg/dl olması gerekmektedir.
Açlık kan şekeri 110 mg/dl’nin üzerinde, fakat 126 mg/dl’nin altında olması “Bozulmuş Glukoz Toleransı” olarak adlandırılır.
Benzer şekilde “Şeker Yükleme Testi” yapılan kişilerde 2. saatteki şeker düzeyinin 126 mg/dl veya üzerinde, fakat 200 mg/dl altında olması da “Bozulmuş Glikoz Toleransı olarak isimlendirilmektedir.
Bu durumdaki kişilerin gün boyu kan şekerleri normaldir ve tipik şeker bulguları görülmez.
Bununla birlikte bu kişiler Tip 2 diyabet için en riskli gurupta olduklarından yaşam biçimlerini yeniden düzenlemeleri gereklidir.
ŞEKER HASTALIĞI TİPLERİ NELERDİR?
Son yıllara kadar diyabet hastalığının iki tipi olduğu (Tip 1 ve Tip 2) düşünülmekteydi. Ancak, son dönemlerde yapılan araştırmalar ara form (Tip 1,5) diyabetin varlığını ortaya koymaktadır. Bunların dışında bazı kaynaklarda başka hastalıklar (örneğin; pankreatit) veya cerrahi müdahalelere bağlı ortaya çıkan şeker hastalarının da tip 3 diyabet olarak adlandırıldığı bilinmektedir.
TİP 1 VE TİP 2 DİYABET’İN FARKI NEDİR?
En basit ifade ile şayet hastanın vücudu insülin üretmiyorsa Tip 1, üretiyor ama kullanamıyorsa Tip 2 diyabet olarak adlandırılmaktadır.
Tip 2 diyabet hastalarında zamanla insülin üretimi azalır ve insülin ihtiyacı ortaya çıkabilir.
Ara form (Tip 1,5) diyabette ise insülin üretimi (özellikle başlangıçta) var iken, hastaların çoğunda ilerleyen yıllarda insülin depoları boşalır, insülin üretimi sona erer ve hastalık Tip 1 diyabete döner.
Tip 2 diyabet hastalarında zamanla insülin üretimi azalır ve insülin ihtiyacı ortaya çıkabilir.
Ara form (Tip 1,5) diyabette ise insülin üretimi (özellikle başlangıçta) var iken, hastaların çoğunda ilerleyen yıllarda insülin depoları boşalır, insülin üretimi sona erer ve hastalık Tip 1 diyabete döner.
TİP 1 DİYABET
Vücudumuzun enerji ihtiyacı yiyeceklerimizdeki temel besin öğeleri karbonhidrat, protein ve yağlardan sağlanır.
Emilebilmek için en küçük parçalarına ayrılan bu besin öğelerinin en önemlisi “glukoz” adı verilen basit şekerdir.
Glukoz başta beyin olmak üzere vücudun tüm organlarının önemli bir enerji kaynağıdır. Hücreler ihtiyacı olan glukozu, midenin arkasında bulunan pankreas bezinin salgıladığı bir hormon yardımıyla kullanır.
İnsülin olarak bilinen bu hormon vücutta yapılamaz ise alınan gıdalar enerji olarak kullanılamayacaktır.
İnsülin hormonunun mutlak eksikliğine bağlı olarak meydana gelen şeker hastalığına Tip 1 Diyabet denilir.
Her yaşta görülebildiği gibi, sıklıkla çocukluk ve gençlik yaşlarında başlar, bu nedenle juvenil diyabet adı da verilir.
Ülkemizde 4 milyonun üzerinde olduğu sanılan şeker hastalarının %10’u, yani yaklaşık 400.000 kişi bu tip şeker hastasıdır.
Emilebilmek için en küçük parçalarına ayrılan bu besin öğelerinin en önemlisi “glukoz” adı verilen basit şekerdir.
Glukoz başta beyin olmak üzere vücudun tüm organlarının önemli bir enerji kaynağıdır. Hücreler ihtiyacı olan glukozu, midenin arkasında bulunan pankreas bezinin salgıladığı bir hormon yardımıyla kullanır.
İnsülin olarak bilinen bu hormon vücutta yapılamaz ise alınan gıdalar enerji olarak kullanılamayacaktır.
İnsülin hormonunun mutlak eksikliğine bağlı olarak meydana gelen şeker hastalığına Tip 1 Diyabet denilir.
Her yaşta görülebildiği gibi, sıklıkla çocukluk ve gençlik yaşlarında başlar, bu nedenle juvenil diyabet adı da verilir.
Ülkemizde 4 milyonun üzerinde olduğu sanılan şeker hastalarının %10’u, yani yaklaşık 400.000 kişi bu tip şeker hastasıdır.
TİP 2 DİYABET
Erişkinlerde görülen diyabet türüne Tip 2 Diyabet denir.
Pankreas insülin üretir fakat insülin direnci nedeniyle vücut bunu gerektiği gibi kullanamaz. Daha çok 40 yaş üzerindeki kişilerde ortaya çıkar.
Tanı: Plazma kan glukoz düzeyinin yükselmesi (aç karnına 126 mg/dl’den yüksek olması ile tanı konulur.
Tip 2 diyabetin nedeni tam bilinmemekle beraber bazı risk gruplarında görülme olasılığı daha yüksektir. Bunlar:
Kilo fazlası olan bireyler
Beslenme alışkanlığı bozuk olanlar
Sedanter yaşam tarzı olan (egzersiz yapmayan) bireyler
Ailede başka kişilerde diyabet hastalığı bulunanlar
Gebelik sırasında diyabet gelişen veya 4,5 kg’dan daha ağır bebek doğuranlar
Bir hastalığın veya yaralanmanın stresini yaşayanlar
Stresli bir hayatı olanlar
Pankreas insülin üretir fakat insülin direnci nedeniyle vücut bunu gerektiği gibi kullanamaz. Daha çok 40 yaş üzerindeki kişilerde ortaya çıkar.
Tanı: Plazma kan glukoz düzeyinin yükselmesi (aç karnına 126 mg/dl’den yüksek olması ile tanı konulur.
Tip 2 diyabetin nedeni tam bilinmemekle beraber bazı risk gruplarında görülme olasılığı daha yüksektir. Bunlar:
Kilo fazlası olan bireyler
Beslenme alışkanlığı bozuk olanlar
Sedanter yaşam tarzı olan (egzersiz yapmayan) bireyler
Ailede başka kişilerde diyabet hastalığı bulunanlar
Gebelik sırasında diyabet gelişen veya 4,5 kg’dan daha ağır bebek doğuranlar
Bir hastalığın veya yaralanmanın stresini yaşayanlar
Stresli bir hayatı olanlar
ŞEKER HASTALIĞI BELİRTİLERİ
Şeker hastalığının belirtileri hem tip 1, hem de tip 2 diyabet hastalarında benzerdir.
İlk görülen belirtiler yüksek kan şekeri ile direk bağlantılıdır. Ancak, hastaların bir kısmında yüksek kan şekerine bağlı belirtilerden ziyade, direk organ hasarı (örneğin; görme kaybı) bulguları ile diyabet tanısı konulduğu da bilinen bir gerçektir.
İlk görülen belirtiler yüksek kan şekeri ile direk bağlantılıdır. Ancak, hastaların bir kısmında yüksek kan şekerine bağlı belirtilerden ziyade, direk organ hasarı (örneğin; görme kaybı) bulguları ile diyabet tanısı konulduğu da bilinen bir gerçektir.
Tip 1 diyabette ilk başlangıç genellikle ani ve oldukça şiddetlidir. Hastaların ilk tanısı, koma halinde acil servislerde konulabilir.
Tip 2 diyabette vücutta insülin üretimi vardır ancak glukoz kontrolü için yeterli değildir ya da vücutta insüline karşı direnç gelişmiştir.
Hastalar uzun yıllar tanı almayabilirler. Belirtiler hafif olup, zaman içinde yavaş bir şekilde ortaya çıkabilir. İdrar çıkışının ve susama hissinin artışı başlangıçta hafiftir, yavaş bir şekilde belirginleşir.
Başlangıçta hastaların çoğunda yoğun bir stres gibi tetikleyici bir neden vardır ve hastalar kendilerini yorgun ve halsiz hissederler.
Tip 2 diyabette vücutta insülin üretimi vardır ancak glukoz kontrolü için yeterli değildir ya da vücutta insüline karşı direnç gelişmiştir.
Hastalar uzun yıllar tanı almayabilirler. Belirtiler hafif olup, zaman içinde yavaş bir şekilde ortaya çıkabilir. İdrar çıkışının ve susama hissinin artışı başlangıçta hafiftir, yavaş bir şekilde belirginleşir.
Başlangıçta hastaların çoğunda yoğun bir stres gibi tetikleyici bir neden vardır ve hastalar kendilerini yorgun ve halsiz hissederler.
ŞEKER HASTALIĞI BELİRTİLERİ VE BULGULARI
SIK İDRARA ÇIKMA
Normalde böbreklerimiz kan şekeri düzeyi belli bir seviyeye gelinceye kadar bunu filtreleyip, tutar. Ancak, kandaki glukoz düzeyi 160 mg/dl’yi geçtiğinde glukoz idrara geçmeye başlar. Kandaki şeker miktarı daha da yükselirse böbrekler kandaki şeker miktarını azaltmaya çalıştığı için su atılımını artırırlar. Böbreklerden çok fazla idrar atıldığı için, diyabeti olan kişilerde idrar hacmi artar (sık ve çok miktarda idrar çıkarma) .
AĞIZ KURULUĞU, AŞIRI SUSAMA VE ÇOK SU İÇME
Böbreklerimiz kandaki şekeri süzerek, önemli bir kısmını enerji kaynağı olarak kullanılmak üzere tutarlar.
Ancak, şeker miktarı çok yükseldiğinde böbrek, bu işlevini yerine getiremez ve şekerin fazlası idrara geçmeye başlar.
Aşırı ve yoğunluğu artmış idrar çıkarma da, su kaybı ile beraber aşırı susamaya neden olur.
Ancak, şeker miktarı çok yükseldiğinde böbrek, bu işlevini yerine getiremez ve şekerin fazlası idrara geçmeye başlar.
Aşırı ve yoğunluğu artmış idrar çıkarma da, su kaybı ile beraber aşırı susamaya neden olur.
ÇOK YEMEK YEME
Kan şekeri yüksek olduğu halde, insülinin yetersiz olması ya da insülin direnci nedeniyle hücre içerisine giremez. Bu da vücudun aldığı gıdayı enerjiye dönüştürememesine sebep olur.
Enerjinin eksikliği açlık hissinin artmasına yol açar.
Fazla yemek ya da normalden daha sık yemek açlık hissinin geçmesi için yeterli olmaz, kan şekerini daha da yükseltir.
Enerjinin eksikliği açlık hissinin artmasına yol açar.
Fazla yemek ya da normalden daha sık yemek açlık hissinin geçmesi için yeterli olmaz, kan şekerini daha da yükseltir.
İŞTAHTA ARTIŞA RAĞMEN BEKLENMEDİK KİLO KAYIPLARI
İdrarla aşırı kalori atıldığı için kişi kilo kaybedebilir.
Buna ilaveten kan şekerinin kontrolsüz yüksekliği keton cisimcikleri adı verilen ve özellikle yağ moleküllerinin yıkımı ile ortaya çıkan maddeler nedeniyle kas yıkımı yaşanabilir.
Bu durumu telafi etme ihtiyacı ile kişi genellikle açlık hisseder.
Sersemlik,
halsizlik,
bulantı,
egzersize tahammülün azalması gibi diğer belirtiler de görülebilir.
Buna ilaveten kan şekerinin kontrolsüz yüksekliği keton cisimcikleri adı verilen ve özellikle yağ moleküllerinin yıkımı ile ortaya çıkan maddeler nedeniyle kas yıkımı yaşanabilir.
Bu durumu telafi etme ihtiyacı ile kişi genellikle açlık hisseder.
Sersemlik,
halsizlik,
bulantı,
egzersize tahammülün azalması gibi diğer belirtiler de görülebilir.
HALSİZLİK VE YORGUNLUK
Kandaki şeker, insülinin yetersiz olması ya da insülin direnci nedeniyle hücrelere giremediğinde hücrelerde enerji eksikliği görülür, buna bağlı olarak bireyde yorgunluk ve gerginlik belirtileri gözlenir.
Yoğun tedavi alan bir diyabet hastasında bazen ilaçlar ile ilişkili olarak kan şekerinde düşme ve buna bağlı yorgunluk hissi de ortaya çıkabilir.
Yorgunluk hissine kan şekerinin yükselmesinin mi yoksa düşmesinin mi neden olduğunu anlamak için kan şekerinin ölçülmesi gereklidir.
Yoğun tedavi alan bir diyabet hastasında bazen ilaçlar ile ilişkili olarak kan şekerinde düşme ve buna bağlı yorgunluk hissi de ortaya çıkabilir.
Yorgunluk hissine kan şekerinin yükselmesinin mi yoksa düşmesinin mi neden olduğunu anlamak için kan şekerinin ölçülmesi gereklidir.
BULANIK GÖRME
Kandaki glukoz seviyesi çok yüksek ise vücudun tüm dokularından, bu arada göz merceğinden de su çekilir.
Bu sebeple bakılan objelere odaklanılması güçleşir, bulanık ve puslu bir görme ortaya çıkar.
Kan şekerinin normale çekilmesi ile genellikle belirgin düzelme görülür.
Bu sebeple bakılan objelere odaklanılması güçleşir, bulanık ve puslu bir görme ortaya çıkar.
Kan şekerinin normale çekilmesi ile genellikle belirgin düzelme görülür.
ENFEKSİYONLARA EĞİLİM VE SIK GEÇİRİLEN ENFEKSİYONLAR
Diyabet çeşitli enfeksiyonlara eğilimi artırır.
Deri, derialtı dokular ve kasa yayılan enfeksiyonlar görülebilir, küçük yaralar ve ülserler enfeksiyon nedeniyle daha karmaşık ve iyileşmesi zor bir duruma gelebilir, özellikle ayakta görülen enfeksiyonlar önemlidir.
İdrar yolu enfeksiyonlarına da sık rastlanmaktadır. Bunların başında mesane iltihabı (sistit) gelir.
Böbrek iltihabının gelişmesi özellikle önem taşır, çünkü diyabet kontrolünü daha da zorlaştırabilir.
Deri, derialtı dokular ve kasa yayılan enfeksiyonlar görülebilir, küçük yaralar ve ülserler enfeksiyon nedeniyle daha karmaşık ve iyileşmesi zor bir duruma gelebilir, özellikle ayakta görülen enfeksiyonlar önemlidir.
İdrar yolu enfeksiyonlarına da sık rastlanmaktadır. Bunların başında mesane iltihabı (sistit) gelir.
Böbrek iltihabının gelişmesi özellikle önem taşır, çünkü diyabet kontrolünü daha da zorlaştırabilir.
DERİDE KAŞINTI VE KURULUK
Kaşıntı, derinin kuru olmasına, mantar enfeksiyonuna ya da kan dolaşımındaki bir azalmaya bağlı olabilir.
Karaciğer yağlanmasının çok ileri düzeye geldiği hastalarda bu durumdan kaynaklanan kaşıntılar ortaya çıkabilir.
Bir diğer neden de böbrek yetmezliğine bağlı, kandaki üre seviyesinin yükselmesidir.
Ayrıca, diyabet hastalarında görülen sinir iletim kusurlarına (nöropati) bağlı da kaşıntı görülebilir.
Karaciğer yağlanmasının çok ileri düzeye geldiği hastalarda bu durumdan kaynaklanan kaşıntılar ortaya çıkabilir.
Bir diğer neden de böbrek yetmezliğine bağlı, kandaki üre seviyesinin yükselmesidir.
Ayrıca, diyabet hastalarında görülen sinir iletim kusurlarına (nöropati) bağlı da kaşıntı görülebilir.
ADETTEN KESİLME
Tip 1 diyabette ergenliğin gecikmesi ve adet görememe durumları görülebilir.
Tip 2 diyabette rastlanan insülin direnci de adet düzensizlikleri ile bağlantılıdır.
Tip 2 diyabette rastlanan insülin direnci de adet düzensizlikleri ile bağlantılıdır.
TERLEME VE TİTREME
Özellikle ellerde titreme ile beraber görülen terleme durumu aksi ispat edilinceye kadar ani şeker düşmesi (hipoglisemi) olarak kabul edilir.
Diyabetin erken evrelerinde bazen kan şekerinin normalin altına düştüğü dönemler görülebildiği gibi, yanlış ilaç ve insülin tedavisi kaynaklı nedenlerle de ani kan şekeri düşmesi görülebilir.
Şeker düşmesinin asıl tedavisi, şeker yemek ya da şekerli sıvılar içmek değil, bu duruma neden olan problemin ortadan kaldırılmasıdır.
Diyabetin erken evrelerinde bazen kan şekerinin normalin altına düştüğü dönemler görülebildiği gibi, yanlış ilaç ve insülin tedavisi kaynaklı nedenlerle de ani kan şekeri düşmesi görülebilir.
Şeker düşmesinin asıl tedavisi, şeker yemek ya da şekerli sıvılar içmek değil, bu duruma neden olan problemin ortadan kaldırılmasıdır.
CİNSEL SORUNLAR VE CİNSEL PERFORMANSTA DÜŞÜŞ
Diyabeti olan bireylerde cinsel işlevlerde bozulmaya sık rastlanır.
Kontrol edilmeyen diyabet kan damarlarına ve sinir sistemine zarar verir. Bunun sonucunda cinsel organlarda kan akımı azalır ve his kaybı olur. Bu durum erkeklerde cinsel performans ile ilgili sorunlara, kadınlarda ise vajinal kuruluğa yol açabilir.
Diyabet ile ilişkili olabilen kalp hastalıkları ve eşlik edebilen depresyon cinsel sorunları daha da artırabilir.
Yüksek kan şekerine bağlı olarak kadın ve erkeklerde cinsel organlarda mantarlar üreyebilir, bu nedenle yanma ve kaşıntı olabilir. Bu durum tedavi edilmemesi halinde cinsel yaşamda rahatsızlık yaratabilir.
Kontrol edilmeyen diyabet kan damarlarına ve sinir sistemine zarar verir. Bunun sonucunda cinsel organlarda kan akımı azalır ve his kaybı olur. Bu durum erkeklerde cinsel performans ile ilgili sorunlara, kadınlarda ise vajinal kuruluğa yol açabilir.
Diyabet ile ilişkili olabilen kalp hastalıkları ve eşlik edebilen depresyon cinsel sorunları daha da artırabilir.
Yüksek kan şekerine bağlı olarak kadın ve erkeklerde cinsel organlarda mantarlar üreyebilir, bu nedenle yanma ve kaşıntı olabilir. Bu durum tedavi edilmemesi halinde cinsel yaşamda rahatsızlık yaratabilir.
VÜCUTTAKİ YARALARIN GEÇ İYİLEŞMESİ
Kan şekerinin yüksek düzeyde devam etmesi zaman içerisinde sinirleri etkiler ve kan dolaşımının zayıflamasına yol açar.
Yaraların bulunduğu vücut bölgelerine yeterli kan ulaşmıyorsa dokunun onarımı güçleşir.
Yara aylarca açık kalabilir, iyileşme gerçekleşmeyebilir, mantar ve bakteriler yara iltihabına eklenerek gangrene dönüşebilir, uzuv kayıplarına neden olabilir.
Yaraların bulunduğu vücut bölgelerine yeterli kan ulaşmıyorsa dokunun onarımı güçleşir.
Yara aylarca açık kalabilir, iyileşme gerçekleşmeyebilir, mantar ve bakteriler yara iltihabına eklenerek gangrene dönüşebilir, uzuv kayıplarına neden olabilir.
EL VE / VEYA AYAKLARDA UYUŞMA, YANMA, KARINCALANMA VE AĞRI
Diyabete bağlı yanma ve karıncalanma gibi belirtiler öncelikle ayaklarda ortaya çıkar daha sonra bacakları, elleri ve kolları etkiler.
Ataklar şeklinde ya da kronik olarak gözlenebilir.
Şiddetli olabilir, ağrı, kaşınma, uyuşma, kas erimesi eşlik edebilir.
Diyabeti olan bireylerin yaklaşık üçte ikisinde hafiften şiddetliye doğru çeşitli formlarda sinir hasarı mevcuttur.
Birçok hastada diyabetin ilk belirtisi yanma ve karıncalanma gibi yakınmalardır.
Ataklar şeklinde ya da kronik olarak gözlenebilir.
Şiddetli olabilir, ağrı, kaşınma, uyuşma, kas erimesi eşlik edebilir.
Diyabeti olan bireylerin yaklaşık üçte ikisinde hafiften şiddetliye doğru çeşitli formlarda sinir hasarı mevcuttur.
Birçok hastada diyabetin ilk belirtisi yanma ve karıncalanma gibi yakınmalardır.
DİYABETTE ACİL DURUMLAR
Diyabette dikkat edilmesi gereken 3 tane acil durum vardır. Bunlar:
Hipoglisemi (Ani şeker düşmesi)
Diyabetik ketoasidoz
Ketonlara bağlı olmayan aşırı şeker yüksekliği
Hipoglisemi (Ani şeker düşmesi)
Diyabetik ketoasidoz
Ketonlara bağlı olmayan aşırı şeker yüksekliği
DİYABETİK KETOASİDOZ
Tip 1 diyabeti olan kişilerde insülin üreten pankreas hücrelerinin % 90’ından fazlası kalıcı olarak kaybedilmiştir.
Belirtiler genellikle ani ve dikkat çekici şekilde başlar. Diyabetik ketoasidoz denilen durum hızla gelişebilir.
İnsülin olmadığından birçok hücre kandaki glukozu kullanamaz. Ne var ki, hücrelerin yaşamlarını sürdürebilmeleri için enerjiye ihtiyaçları vardır ve şeker kullanılamadığında enerji elde etmek için yedek mekanizmalar harekete geçirilir.
Bu amaçla yağ hücreleri yıkılır ve keton cisimleri oluşur. Ketonlar hücrelere enerji sağlar ancak kanın asitlik düzeyini de artırırlar. Bu duruma da ketoasidoz adı verilir.
Diyabetik ketoasidozun ilk belirtileri aşırı susama ve aşırı idrar çıkarma, kilo kaybı, bulantı, kusma, halsizlik ve özellikle çocuklarda karın ağrısıdır.
Solunumun derinliği ve hızı artar. Keton bileşikleri nefese de geçtiği için nefeste aseton kokusu ortaya çıkar.
Tedavi edilmediğinde koma ve ölüm gelişebilir.
Belirtiler genellikle ani ve dikkat çekici şekilde başlar. Diyabetik ketoasidoz denilen durum hızla gelişebilir.
İnsülin olmadığından birçok hücre kandaki glukozu kullanamaz. Ne var ki, hücrelerin yaşamlarını sürdürebilmeleri için enerjiye ihtiyaçları vardır ve şeker kullanılamadığında enerji elde etmek için yedek mekanizmalar harekete geçirilir.
Bu amaçla yağ hücreleri yıkılır ve keton cisimleri oluşur. Ketonlar hücrelere enerji sağlar ancak kanın asitlik düzeyini de artırırlar. Bu duruma da ketoasidoz adı verilir.
Diyabetik ketoasidozun ilk belirtileri aşırı susama ve aşırı idrar çıkarma, kilo kaybı, bulantı, kusma, halsizlik ve özellikle çocuklarda karın ağrısıdır.
Solunumun derinliği ve hızı artar. Keton bileşikleri nefese de geçtiği için nefeste aseton kokusu ortaya çıkar.
Tedavi edilmediğinde koma ve ölüm gelişebilir.
KETONLARA BAĞLI OLMAYAN AŞIRI ŞEKER YÜKSEKLİĞİ
Tip 2 diyabette vücutta insülin var olduğu için uzun süre tedavi edilmediğinde bile genellikle ketoasidoz gelişmez.
Öte yandan özellikle stres, enfeksiyon ya da ilaç kullanımı gibi bazı durumlarla karşılaşıldığında kan şekeri aşırı düzeyde yükselebilir.
Vücutta şiddetli su kaybı nedeniyle bilinç bulanıklığı, sersemlik ve nöbetler görülebilir.
Genellikle bu aşamaya gelmeden tanı konmuş olur.
Öte yandan özellikle stres, enfeksiyon ya da ilaç kullanımı gibi bazı durumlarla karşılaşıldığında kan şekeri aşırı düzeyde yükselebilir.
Vücutta şiddetli su kaybı nedeniyle bilinç bulanıklığı, sersemlik ve nöbetler görülebilir.
Genellikle bu aşamaya gelmeden tanı konmuş olur.
ŞEKER YÜKSEKLİĞİ NEDEN ÖNEMLİ?
Tip 2 diyabet, genellikle insülin salgılanmasında bir yetersizlik ve/veya hücrelerin bu hormona karşı duyarlılığının azalması sonucunda gelişir.
Sindirim sistemi kaynaklı direnç hormonları ve hücre içindeki bazı sinyal mekanizmaları ya insülinin hücre içine girişine izin vermez ya da hücre içinde insüline karşı bir direnç oluşur. Bu tabloya “İnsülin Direnci” denilir.
Direnç nedeniyle insülin normal işlevini yerine getiremez. Tip 2 diyabette başlangıçta insülin salınımı artar ancak artan insülin salınımı da kandaki yüksek şeker seviyelerini azaltamaz.
İnsülin görevini yerine getiremeyince, besinlerle aldığımız şeker ve diğer besin unsurları ihtiyaç duyan hücrelere giremez.
Böylelikle, hücrelerde şeker azlığı yaşanırken, kandaki şeker seviyeleri normal değerlerin üstüne çıkar. Kandaki şekerin çok artması, zehir etkisi yaratır ve vücudun tüm hücrelerini tahrip eder (Bkz, Şekil 1).
Sindirim sistemi kaynaklı direnç hormonları ve hücre içindeki bazı sinyal mekanizmaları ya insülinin hücre içine girişine izin vermez ya da hücre içinde insüline karşı bir direnç oluşur. Bu tabloya “İnsülin Direnci” denilir.
Direnç nedeniyle insülin normal işlevini yerine getiremez. Tip 2 diyabette başlangıçta insülin salınımı artar ancak artan insülin salınımı da kandaki yüksek şeker seviyelerini azaltamaz.
İnsülin görevini yerine getiremeyince, besinlerle aldığımız şeker ve diğer besin unsurları ihtiyaç duyan hücrelere giremez.
Böylelikle, hücrelerde şeker azlığı yaşanırken, kandaki şeker seviyeleri normal değerlerin üstüne çıkar. Kandaki şekerin çok artması, zehir etkisi yaratır ve vücudun tüm hücrelerini tahrip eder (Bkz, Şekil 1).
TİP 2 DİYABET’İN İLERLEYİCİ SEYRİ

TİP 2 DİYABET’TE TEDAVİ ESASLARI
Birinci basamak tedavi planında:
Diyet yani beslenme alışkanlıklarının düzenlenmesi
Yaşam tarzının değiştirilmesi
Egzersiz programlarının uygulamaya konması yer almaktadır.
Eğer, bu tedavi planı ile kan şekeri normal sınırlar içinde tutulamazsa ağızdan hap olarak alınan şeker düşürücü ilaçlar tedaviye eklenir.
Bazı hastalarda kan şekeri düzeyini normal sınırlar içinde tutabilmek için insüline ihtiyaç duyulabilir. Bu durumlarda uygun dozda insülin enjeksiyonları ile tedavi desteklenir.
Diyet yani beslenme alışkanlıklarının düzenlenmesi
Yaşam tarzının değiştirilmesi
Egzersiz programlarının uygulamaya konması yer almaktadır.
Eğer, bu tedavi planı ile kan şekeri normal sınırlar içinde tutulamazsa ağızdan hap olarak alınan şeker düşürücü ilaçlar tedaviye eklenir.
Bazı hastalarda kan şekeri düzeyini normal sınırlar içinde tutabilmek için insüline ihtiyaç duyulabilir. Bu durumlarda uygun dozda insülin enjeksiyonları ile tedavi desteklenir.
BESLENME & YAŞAM TARZI
Diyabet hastalarının tedavisinde beslenme ve yaşam tarzı değişiklikleri kilit rol oynar.
Hastalara beslenme tarzında değişiklik yapmaları gerektiği ifade edilir ve yeni beslenme ve yaşam tarzı konusunda bilgilendirmeler yapılır.
Ne var ki, şeker hastalarının çoğu bunu uzun vadede uygulayamaz. Peki, neden ve nasıl?
Hastalara beslenme tarzında değişiklik yapmaları gerektiği ifade edilir ve yeni beslenme ve yaşam tarzı konusunda bilgilendirmeler yapılır.
Ne var ki, şeker hastalarının çoğu bunu uzun vadede uygulayamaz. Peki, neden ve nasıl?
BESLENME & YAŞAM TARZINA YÖNELİK KLİNİK ARAŞTIRMALAR
Diyabet hastalarında diyet ve yaşam tarzı değişimi belki de en iyi incelenmiş durumlardan biridir.
Bu amaçla, uzun vadeli araştırmalar için temel teşkil edecek bir takım uygulama sistemleri geliştirilmiştir.
Şöyle ki;
Bu amaçla, uzun vadeli araştırmalar için temel teşkil edecek bir takım uygulama sistemleri geliştirilmiştir.
Şöyle ki;
KLİNİK ÇALIŞMALARININ ÖZELLİKLERİ
Diyet ve yaşam tarzı değişimine yönelik klinik araştırmalara dahil edilen tüm katılımcılara;
Düzenli toplantılarla bir klinik çalışmanın içinde yer aldıkları sürekli olarak vurgulanır.
Kilo vermek ve kilo kaybını korumak için çok sayıda klinik ve psikolojik destek sağlanır.
Hiçbir şey yapmasalar da şekeri kötüleşmeyecek hastalar da araştırmaya dahil edilir ve…
Bireye ait kişisel kontrol kapasitesi ve obeziteye neden olacak çevre varlığı değerlendirilmez.
Düzenli toplantılarla bir klinik çalışmanın içinde yer aldıkları sürekli olarak vurgulanır.
Kilo vermek ve kilo kaybını korumak için çok sayıda klinik ve psikolojik destek sağlanır.
Hiçbir şey yapmasalar da şekeri kötüleşmeyecek hastalar da araştırmaya dahil edilir ve…
Bireye ait kişisel kontrol kapasitesi ve obeziteye neden olacak çevre varlığı değerlendirilmez.
DİYET & YAŞAM TARZI ARAŞTIRMALARI
Tüm bu faktörlere rağmen, diyet ve yaşam tarzı değişikliklerini temel alan çalışmaların uzun dönem sonuçları hayal kırıklığıdır.
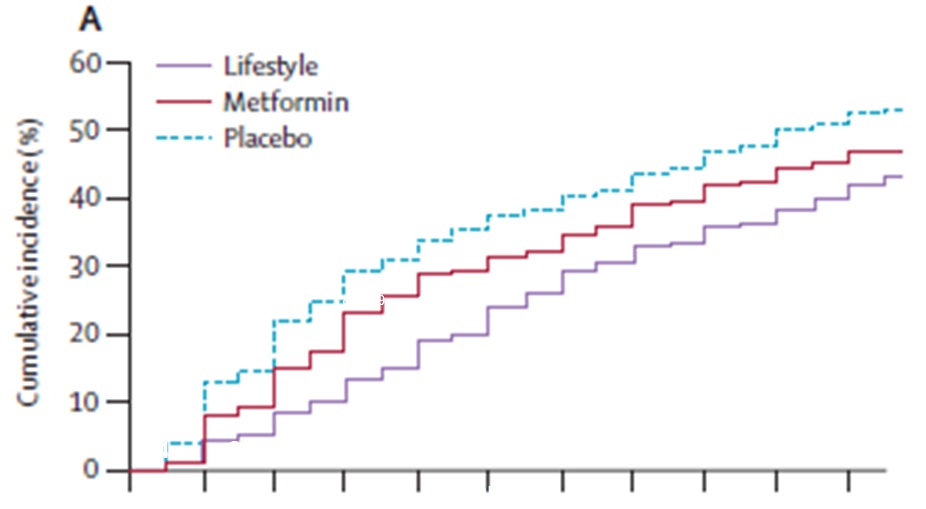
Hatta, beraberinde ilaç kullanımı dahi olsa, uzun vadede diyet yapanlar ile yapmayanlar ve ilaç kullananlar ile kullanmayanlar arasında herhangi bir fark bulunmamaktadır (Bkz Şekil 2 ve 3).
Hatta, beraberinde ilaç kullanımı dahi olsa, uzun vadede diyet yapanlar ile yapmayanlar ve ilaç kullananlar ile kullanmayanlar arasında herhangi bir fark bulunmamaktadır (Bkz Şekil 2 ve 3).

Ancak, gerçek hayatta olduğu gibi toplumun çoğunluğunun yaşadıkları sizin için de geçerliyse…
Orta dereceli (VKİ’nin %3-6’sı) bir kilo kaybınız olacaktır.
Kilo verdiğiniz sürenin eşdeğeri bir sürede verdiğiniz kilonun çoğunu (hatta daha fazlasını) geri alırsınız.
En iyi ihtimalle diyabet gelişimini 3-4 yıl geciktirirsiniz ve edindiğiniz “korunma” uzun dönem sonuçlar üzerinde etki sahibi olmaz.
Orta dereceli (VKİ’nin %3-6’sı) bir kilo kaybınız olacaktır.
Kilo verdiğiniz sürenin eşdeğeri bir sürede verdiğiniz kilonun çoğunu (hatta daha fazlasını) geri alırsınız.
En iyi ihtimalle diyabet gelişimini 3-4 yıl geciktirirsiniz ve edindiğiniz “korunma” uzun dönem sonuçlar üzerinde etki sahibi olmaz.
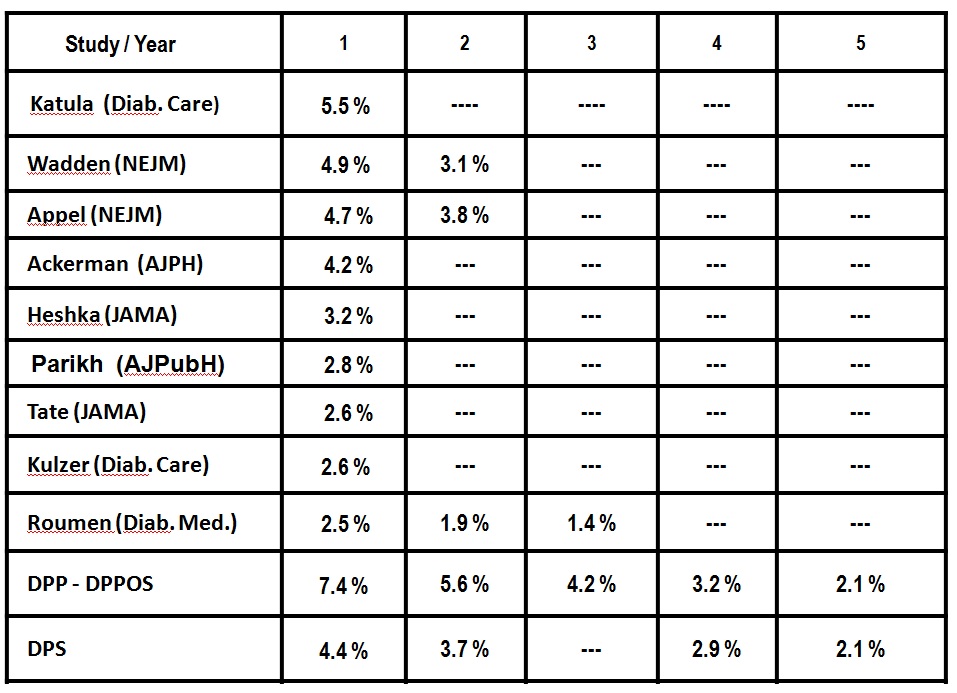
DİYET KONUSUNDA BİLİM NE DİYOR?
Obez hastalarda (VKİ >30 kg/m2), diyet girişimi ile hastaların %80’i başlangıçta fazla vücut ağırlığının %10’unu kaybedecek, ancak %95’in üzerindeki kısmı verdiği kiloları (hatta daha fazlasını) 2 ila 5 yıl içinde geri alacaktır*.
*Kaplan LM, Seeley RJ, Harris JL. Myths associated with obesity and bariatric surgery. Review. Bariatric Times 2012; 9(9): c5-7.
KİLO VERDİRME ARAŞTIRMALARININ SONUÇLARI
İLAÇ TEDAVİSİ NE DURUMDA?
Diyet ve yaşam tarzı değişikliklerinden sonra, diyabet tedavisinin en önemli bileşenlerinden birisinin ilaçlar olduğu ifade edilir.
Bakalım gerçekten de öyle mi?
Bakalım gerçekten de öyle mi?
TİP 2 DİYABET’TE İLAÇ TEDAVİSİ
Tip 2 Diyabet’in ilaçla tedavisi konusunda çok sayıda tartışmalı durum mevcuttur.
Öyle ki, halen uluslar arası kurum ve hatta kurumlar üstü federasyonlar doğru tedavinin nasıl olması gerektiği konusunda tartışmaktadırlar.
Bunların nedenlerine gelince;
Öyle ki, halen uluslar arası kurum ve hatta kurumlar üstü federasyonlar doğru tedavinin nasıl olması gerektiği konusunda tartışmaktadırlar.
Bunların nedenlerine gelince;
TİP 2 DİYABET’TE İLAÇ TEDAVİSİ İLE İLGİLİ SORUNLAR
Klinik belirsizlik
Hastaya ait yetersiz bireysel monitörizasyon
Tıbbi tedaviye uyumdaki yetersizlikler
Gecikmiş / Yetersiz tedavi değişiklikleri
SONUÇ: Kronik hastalıklarda istenilen düzeyde olmayan (<%50) hastalık kontrolü.
*Turner BJ, et al. Effect of unrelated comorbid conditions on hypertension management. Ann Intern Med. 2008;148(8):578-586.
*Kerr EA, et al. The role of clinical uncertainty in treatment decisions for diabetic patients with uncontrolled blood pressure. Ann Intern Med. 2008;148(10):717-727.
*Phillips LS, et al. Clinical inertia. Ann Intern Med. 2001;135(9):825-834.
*Glynn LG, et al. Self-monitoring and other non-pharmacological interventions to improve the management of hypertension in primary care: a systematic review. Br J Gen Pract. 2010; 60):476-488.
*Martin S, et al. Self-monitoring of blood glucose in type 2 diabetes and long-term outcome: an epidemiological cohort study. Diabetologia. 2006;49(2):271-278.
*Schmittdiel JA, et al. Why don’t diabetes patients achieve recommended risk factor targets? Poor adherence versus lack of treatment intensifi cation. J Gen Intern Med. 2008; 23(5):588-594.
Lin EH, et al. Treatment adjustment and medication adherence for complex patients with diabetes, heart disease, and depression:
A randomized controlled trial. Ann Fam Med 2012; 10: 6-14.
Hastaya ait yetersiz bireysel monitörizasyon
Tıbbi tedaviye uyumdaki yetersizlikler
Gecikmiş / Yetersiz tedavi değişiklikleri
SONUÇ: Kronik hastalıklarda istenilen düzeyde olmayan (<%50) hastalık kontrolü.
*Turner BJ, et al. Effect of unrelated comorbid conditions on hypertension management. Ann Intern Med. 2008;148(8):578-586.
*Kerr EA, et al. The role of clinical uncertainty in treatment decisions for diabetic patients with uncontrolled blood pressure. Ann Intern Med. 2008;148(10):717-727.
*Phillips LS, et al. Clinical inertia. Ann Intern Med. 2001;135(9):825-834.
*Glynn LG, et al. Self-monitoring and other non-pharmacological interventions to improve the management of hypertension in primary care: a systematic review. Br J Gen Pract. 2010; 60):476-488.
*Martin S, et al. Self-monitoring of blood glucose in type 2 diabetes and long-term outcome: an epidemiological cohort study. Diabetologia. 2006;49(2):271-278.
*Schmittdiel JA, et al. Why don’t diabetes patients achieve recommended risk factor targets? Poor adherence versus lack of treatment intensifi cation. J Gen Intern Med. 2008; 23(5):588-594.
Lin EH, et al. Treatment adjustment and medication adherence for complex patients with diabetes, heart disease, and depression:
A randomized controlled trial. Ann Fam Med 2012; 10: 6-14.
KLİNİK BELİRSİZLİK’TEN NE ANLAMALIYIZ?
Tıp, pozitif bir bilim değildir. Yani, her zaman 2 + 2 = 4 olmayabilir.
Ama, hastaların ortak tedavilere benzer tepkiler vereceği ve benzer sonuçların ortaya çıkacağı öngörülür.
Oysa, tip 2 Diyabet’in ilaçla tedavisi için bu durum geçerli değildir.
Bu durumun açıklamasına gelince;
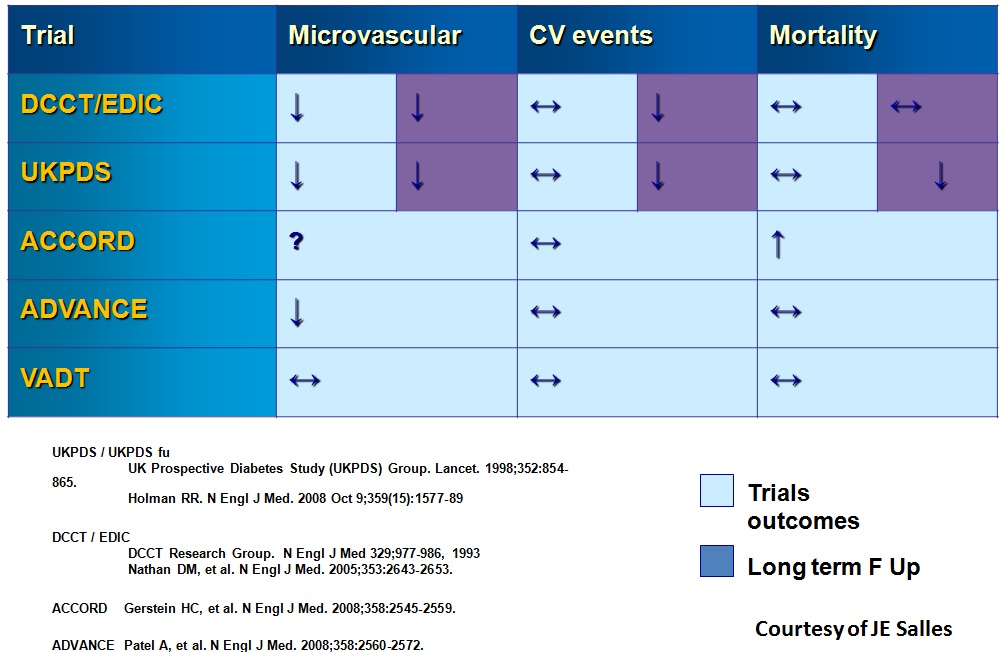
Geçtiğimiz yıllarda New England Journal of Medicine isimli, dünyanın en prestijli tıp dergilerinden birinde yoğunlaştırılmış şeker kontrolüne ilişkin aynı yıl içinde 3 ayrı çalışma yayınlandı (Bkz, Şekil 4 ve 5).
Bu üç araştırmanın sonuçları da birbirinden farklı idi. İşte, bu durum Klinik Belirsizlik olarak adlandırılmaktadır.
Ama, hastaların ortak tedavilere benzer tepkiler vereceği ve benzer sonuçların ortaya çıkacağı öngörülür.
Oysa, tip 2 Diyabet’in ilaçla tedavisi için bu durum geçerli değildir.
Bu durumun açıklamasına gelince;
Geçtiğimiz yıllarda New England Journal of Medicine isimli, dünyanın en prestijli tıp dergilerinden birinde yoğunlaştırılmış şeker kontrolüne ilişkin aynı yıl içinde 3 ayrı çalışma yayınlandı (Bkz, Şekil 4 ve 5).
Bu üç araştırmanın sonuçları da birbirinden farklı idi. İşte, bu durum Klinik Belirsizlik olarak adlandırılmaktadır.
HASTALARDA YOĞUN MEDİKAL TEDAVİ İLE İDEAL ŞEKER KONTROLÜ SAĞLAMAYA ÇALIŞALIM…
1 – Yoğun şeker kontrolü ile HbA1c değerini 6.5%’in altına çekmeye çalıştığımızda hem büyük, hem de küçük damar hasarına bağlı olaylarda %10 azalma.
( ADVANCE – N Engl J Med 2008;358:2560–72)
2 – Tedaviye dirençli Tip 2 Diyabet hastalarında, yoğun şeker kontrolü ile kalp-damar hastalıkları, küçük damar hasarı ve ölüm oranlarında hiçbir anlamlı değişiklik saptanmamıştır.
(VADT – N Engl J Med 2009;360:129–39)
3 – Yüksek riskli, tedaviye dirençli Tip 2 Diyabet hastalarında yoğun şeker kontrolü sağlanmaya çalışıldığında kalp-damar hastalıklarında anlamlı bir değişiklik olmamış ve hatta ÖLÜM ORANLARININ ARTTIĞI saptanmıştır.
( ACCORD – N Engl J Med 2008;358:2545–59)
( ADVANCE – N Engl J Med 2008;358:2560–72)
2 – Tedaviye dirençli Tip 2 Diyabet hastalarında, yoğun şeker kontrolü ile kalp-damar hastalıkları, küçük damar hasarı ve ölüm oranlarında hiçbir anlamlı değişiklik saptanmamıştır.
(VADT – N Engl J Med 2009;360:129–39)
3 – Yüksek riskli, tedaviye dirençli Tip 2 Diyabet hastalarında yoğun şeker kontrolü sağlanmaya çalışıldığında kalp-damar hastalıklarında anlamlı bir değişiklik olmamış ve hatta ÖLÜM ORANLARININ ARTTIĞI saptanmıştır.
( ACCORD – N Engl J Med 2008;358:2545–59)
İNTENSİF TEDAVİ & KV OLAYLAR (KLİNİK ÇALIŞMALAR)
TİP 2 DİYABET TEDAVİSİNDEKİ GERÇEK
Hastaların 43’ünde istenilen hedeflere ulaşılabilmektedir (HbA1c < 7% ).
Şayet, hedefi biraz daha aşağıya, örneğin %6,5’in altına çekecek olursak; bu oran %20’lere düşmektedir (Bkz. Şekil 6)
Şayet, hedefi biraz daha aşağıya, örneğin %6,5’in altına çekecek olursak; bu oran %20’lere düşmektedir (Bkz. Şekil 6)

PEKİ, SORUN NERDE?
Tip 2 Diyabet tedavisinde sorunun nereden kaynaklandığını anlayabilmemiz için bu hastalığı daha yakından tanımamız gereklidir.
Daha yakından tanımak için de Patolojisini ve Fizyolojisini, yani Patofizyolojisi’ne göz atmak gerekmektedir.
Daha yakından tanımak için de Patolojisini ve Fizyolojisini, yani Patofizyolojisi’ne göz atmak gerekmektedir.
TİP 2 DİYABET PATOFİZYOLOJİSİ
Tip 2 Diyabet’te genetik bir yatkınlık ve çevresel etkenler söz konusudur.
Tip 2 Diyabet tek başına bir hastalık değil, bir mekanizmalar (etkenler) toplamıdır ve hastalık süreci öylesine karmaşıktır ki, ortaya çıkan nihai sonuç bileşenlerin toplamından daha büyüktür.
Farklı hormonlar, peptidler ve diğer moleküllerin bu komplike düzenleyici sistem içinde yer almaları sebebiyle genellikle yetersiz kalan çok sayıda baskılayıcı mekanizma bulunmaktadır.
Bu mekanizmaların başında da böbreklerin birim çalışma ünitesi olan Nefronlar (SGLT2 reseptörleri) gelir.
Hastalık ilerledikçe bu mekanizmaların yetersizliği daha da belirgin hale gelir ve ilerleyici bir seyir arz eder.
Tip 2 Diyabet hastaları farklı tedavi yöntemlerine farklı yanıtlar sergileyebilirler.
Bu nedenle bireysel yaklaşım ve tedavi gerekir. Farklı hastalar (ve durumlar) için farklı hedefler bulunmalıdır.
Hipoglisemi (ani şeker düşmesi) riski pek çok tedavi yönteminin önündeki en büyük engeldir.
Kilo alımı her zaman önemli bir sorundur.
Tip 2 Diyabet tek başına bir hastalık değil, bir mekanizmalar (etkenler) toplamıdır ve hastalık süreci öylesine karmaşıktır ki, ortaya çıkan nihai sonuç bileşenlerin toplamından daha büyüktür.
Farklı hormonlar, peptidler ve diğer moleküllerin bu komplike düzenleyici sistem içinde yer almaları sebebiyle genellikle yetersiz kalan çok sayıda baskılayıcı mekanizma bulunmaktadır.
Bu mekanizmaların başında da böbreklerin birim çalışma ünitesi olan Nefronlar (SGLT2 reseptörleri) gelir.
Hastalık ilerledikçe bu mekanizmaların yetersizliği daha da belirgin hale gelir ve ilerleyici bir seyir arz eder.
Tip 2 Diyabet hastaları farklı tedavi yöntemlerine farklı yanıtlar sergileyebilirler.
Bu nedenle bireysel yaklaşım ve tedavi gerekir. Farklı hastalar (ve durumlar) için farklı hedefler bulunmalıdır.
Hipoglisemi (ani şeker düşmesi) riski pek çok tedavi yönteminin önündeki en büyük engeldir.
Kilo alımı her zaman önemli bir sorundur.
TİP 2 DİYABET GELİŞİM SÜRECİ
Tip 2 Diyabet gelişimi ve ilerlemesi sürecinde belirleyici role sahip, 8 tane mekanizma öne sürülmüştür (Bkz Şekil 7).
Buna göre,

Buna göre,

TİP 2 DİYABET: 8 KOLLU CANAVAR
Bu makaleye göre Tip 2 Diyabet’in ortaya çıkışı ve seyrinden sorumlu olan sekiz mekanizma ortaya konulmuş ve Tip 2 Diyabet’in seyrinin bu etkenler toplamı tarafından belirlendiği ifade edilmiştir.
Bu koşullardan en belirleyici olanı insülin depoları ve insülin salgılanma şeklidir.
Bir genelleme olarak, Tip 2 Diyabet hastalarına tanı konduğu anda teorik olarak insülin depolarının yaklaşık yarısını kaybettiği kabul edilir (Bkz Şekil 8).
Bu koşullardan en belirleyici olanı insülin depoları ve insülin salgılanma şeklidir.
Bir genelleme olarak, Tip 2 Diyabet hastalarına tanı konduğu anda teorik olarak insülin depolarının yaklaşık yarısını kaybettiği kabul edilir (Bkz Şekil 8).

İnsülin depolarının azalmasına ilaveten, bir bireyde Tip 2 Diyabet gelişimi için olmazsa olmaz koşul, erken faz insülin salgısının bozulmuş olmasıdır (MADDE 1).
Peki, nedir bu “erken faz insülin salınımı”?
Peki, nedir bu “erken faz insülin salınımı”?
Tip 2 Diyabet tanısının konulabilmesi için en önemli faktörün erken faz insülin salgısındaki bozulma olduğunu ifade etmiştik.
Vücudumuzda yemek yediğimiz zaman, iki fazlı bir insülin yanıtı oluşur.
Buna “Bifazik İnsülin Salınımı” da denilmektedir.
Tip 2 Diyabet gelişen hastalarda insülin salınımı ve beta hücre fonksiyonları bozulmuştur.
İnsülin’in pankreastan iki fazlı bir salınım şekli vardır:
İlk 30 dk’lık bölümde ortaya çıkan erken salınım
1. saatten sonra plato yapan geç salınım
Beta hücre fonksiyonu bozukluğunun muhtemel en erken göstergesi bozulmuş erken faz insülin salınımıdır. Bu sayede erken insülin yanıtı görülmez.
Vücudumuzda yemek yediğimiz zaman, iki fazlı bir insülin yanıtı oluşur.
Buna “Bifazik İnsülin Salınımı” da denilmektedir.
Tip 2 Diyabet gelişen hastalarda insülin salınımı ve beta hücre fonksiyonları bozulmuştur.
İnsülin’in pankreastan iki fazlı bir salınım şekli vardır:
İlk 30 dk’lık bölümde ortaya çıkan erken salınım
1. saatten sonra plato yapan geç salınım
Beta hücre fonksiyonu bozukluğunun muhtemel en erken göstergesi bozulmuş erken faz insülin salınımıdır. Bu sayede erken insülin yanıtı görülmez.
ERKEN FAZ İNSÜLİN SALINIMI
Erken faz insülin salınımı bozulduğunda;
1 – İnsuline duyarlı dokular şeker transferi yapamazlar.
2 – Bir insülin karşıtı hormon olan Glukagon salgısı engellenemez.
3 – Bağırsaklar ve karaciğerden serbest Yağ Asidi salınımı artar ve karaciğerdeki şeker depoları açılıp, dolaşıma şeker geçişi başlar.
4 – Kan dolaşımındaki şeker yükü artar.
1 – İnsuline duyarlı dokular şeker transferi yapamazlar.
2 – Bir insülin karşıtı hormon olan Glukagon salgısı engellenemez.
3 – Bağırsaklar ve karaciğerden serbest Yağ Asidi salınımı artar ve karaciğerdeki şeker depoları açılıp, dolaşıma şeker geçişi başlar.
4 – Kan dolaşımındaki şeker yükü artar.
Erken faz insülin salgısındaki bozulmanın nedeni, pankreastaki insülin salgılayan beta hücrelerin bozulmuş olması ve yemek sonrası insülin salgısına etki eden bağırsak kaynaklı hormonların (İnkretin) yetersiz çalışması veya bu hormonlara karşı direnç gelişmesidir (MADDE 5).
Vücudumuzda 2 temel İnkretin vardır.
Bunların içinde en iyi incelenmiş olanları GİP ve GLP-1’dir.
Vücudumuzda 2 temel İnkretin vardır.
Bunların içinde en iyi incelenmiş olanları GİP ve GLP-1’dir.
GİP (GASTROİNTESTİNAL İNHİBİTORY POLYPEPTİDE: SİNDİRİM SİSTEMİ BASKILAYICI PROTEİN)
On iki parmak bağırsağındaki “K” hücrelerinden salınır.
Özellikle gizli şeker aşamasındaki bireylerde seviyeleri insülin seviyelerine paralel, belirgin şekilde artar. Ağız yoluyla şekerli besin alımı bu artışın daha da belirgin seviyelere yükselmesine neden olur (Bkz. Şekil 9).
SONUÇ
Ağızdan alınan şekere karşı K hücrelerinin duyarsızlaşması
GİP reseptörlerinin duyarsızlaşması
Pankreas’taki beta hücrelerinde GİP molekülüne direnç
Özellikle gizli şeker aşamasındaki bireylerde seviyeleri insülin seviyelerine paralel, belirgin şekilde artar. Ağız yoluyla şekerli besin alımı bu artışın daha da belirgin seviyelere yükselmesine neden olur (Bkz. Şekil 9).
SONUÇ
Ağızdan alınan şekere karşı K hücrelerinin duyarsızlaşması
GİP reseptörlerinin duyarsızlaşması
Pankreas’taki beta hücrelerinde GİP molekülüne direnç
GiP molekülü normalde insülin hormonunun kontrolü altında 3 aşamalı (trivial) bir davranış sergiler ve yağ moleküllerinin yağ dokusu (depolama) ve karaciğer + kas dokuları (yıkım) arasındaki dağılımını kontrol eder.
GiP molekülü aktifleşip, insülin hormonu aktivitesini kaybettiğinde (örneğin, tip 2 diyabet), yağ molekülleri yağ dokusuna (depolama) kayar. Karaciğer + kasa (yıkım) giden yağ molekülleri azalır.
İnsülin’in etkisi düzeltildiğinde ise GiP molekülü aktivitesini kaybeder ve yağ molekülleri karaciğer + kasa, yani yıkıma kayar. Depolanan yağ miktarı azalır.
GiP molekülü aktifleşip, insülin hormonu aktivitesini kaybettiğinde (örneğin, tip 2 diyabet), yağ molekülleri yağ dokusuna (depolama) kayar. Karaciğer + kasa (yıkım) giden yağ molekülleri azalır.
İnsülin’in etkisi düzeltildiğinde ise GiP molekülü aktivitesini kaybeder ve yağ molekülleri karaciğer + kasa, yani yıkıma kayar. Depolanan yağ miktarı azalır.
GİP MOLEKÜLÜ’NE AİT KISIR DÖNGÜ

İleum’daki (ince bağırsağın son kısmı) “L” hücreleri’nden salınır.
Kan şekerini yükselten “Glukagon” molekülü ile yarışarak onun bağlanacağı yerlere bağlanır ve etkisini bloke eder.
Tokluk hissi sağlar, insülini canlandırır ve bağırsak geçişini yavaşlatır.
Erken faz bozulmuş insülin salınımını düzelten temel faktördür.
Tip 2 Diyabet’te miktarının azaldığı gösterilmiştir.
Kan şekerini yükselten “Glukagon” molekülü ile yarışarak onun bağlanacağı yerlere bağlanır ve etkisini bloke eder.
Tokluk hissi sağlar, insülini canlandırır ve bağırsak geçişini yavaşlatır.
Erken faz bozulmuş insülin salınımını düzelten temel faktördür.
Tip 2 Diyabet’te miktarının azaldığı gösterilmiştir.
Neticede, Tip 2 Diyabet Gelişimi ve seyrinde en önemli bileşenlerden birisi ince bağırsak kaynaklı hormonlardır.
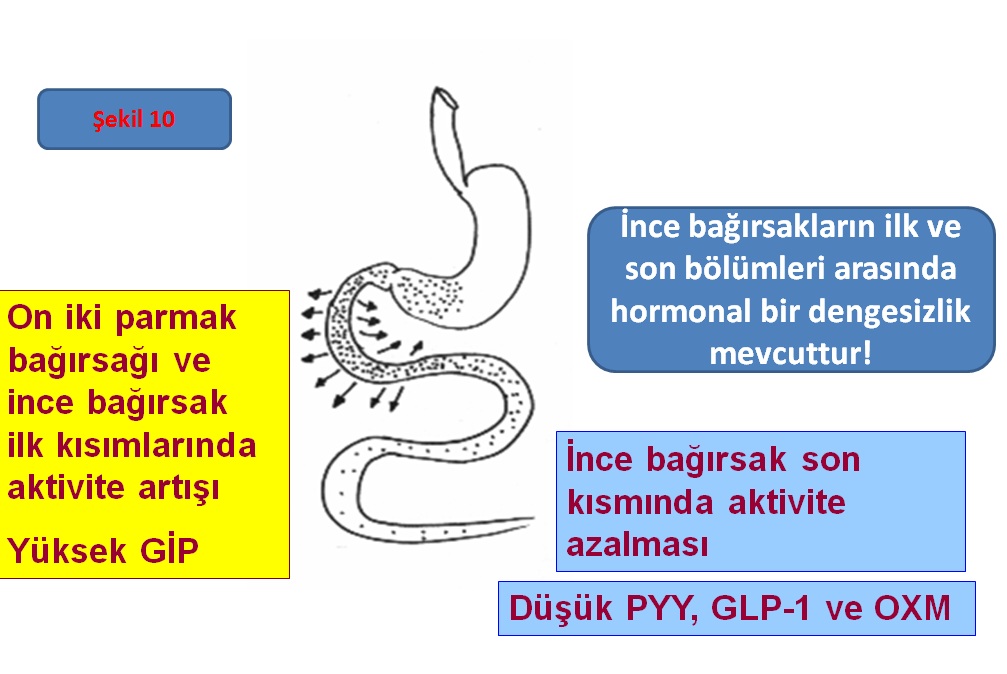

Yiyecekler ince bağırsağın son kısmına ulaştıklarında; GLP-1, Peptid YY (PYY) ve Oksintomodulin (OXM) gibi tokluk hissini sağlayan hormonlar salgılanır. Bu hormonların uyarısı ile mide çıkışındaki kas dokusu kasılır ve mide içi yemekle dolarak, tokluk hissi ortaya çıkar. Bu hormonlar aynı zamanda insülin yanıtını güçlendirirler, glukagon salgısını ve bağırsaklardan glukoz üretimini baskılarlar.
TİP 2 DİYABET VE KİLO
Diyabet gelişimi üzerinde rol sahibi sekiz etkeni gözden geçirecek olursak, kilo fazlalığının sadece 2 mekanizma üzerinde (MADDE 2 ve 4) söz sahibi olduğu görülecektir.
Yani, Tip 2 Diyabet’te kilo fazlalığı her şey değildir. Hatta, bazı şeker hastalarında çok efektif kilo kontrolü sağlanmasına rağmen, aynı etkinlikte şeker kontrolü sağlanamamaktadır.
Vücudumuzda şekeri depolayıp, gerektiği koşullarda bu depoları kullanma imkanı sağlayan organlar vardır.
Bunların başında da kas, karaciğer ve ince bağırsaklar gelir. Kas dokusu şekeri sadece depo edebilme yeteneğine sahipken, ince bağırsaklar ve karaciğer şeker üretme yeteneğine de sahiptirler. Buna “endojen glukoz üretimi” adı verilmektedir (Madde 3).
Bu üretim otonom çalışır. Yani, ameliyat dışı yöntemler ile değiştirilmesi mümkün değildir.
Yani, Tip 2 Diyabet’te kilo fazlalığı her şey değildir. Hatta, bazı şeker hastalarında çok efektif kilo kontrolü sağlanmasına rağmen, aynı etkinlikte şeker kontrolü sağlanamamaktadır.
Vücudumuzda şekeri depolayıp, gerektiği koşullarda bu depoları kullanma imkanı sağlayan organlar vardır.
Bunların başında da kas, karaciğer ve ince bağırsaklar gelir. Kas dokusu şekeri sadece depo edebilme yeteneğine sahipken, ince bağırsaklar ve karaciğer şeker üretme yeteneğine de sahiptirler. Buna “endojen glukoz üretimi” adı verilmektedir (Madde 3).
Bu üretim otonom çalışır. Yani, ameliyat dışı yöntemler ile değiştirilmesi mümkün değildir.
DİYABETTE ETKİLİ DİĞER FAKTÖRLER
Sayılan 5 maddenin haricinde aşağıda yer alan 3 mekanizma da kan şekeri kontrolü üzerinde etkinliğe sahiptirler.
*Pankreas alfa hücresi ve Glukagon fazlalığı (Madde 6)
*Böbreklerden şeker geri emilimi (Madde 7)
*Beyin ve sinir hücreleri (Madde 8)
*Pankreas alfa hücresi ve Glukagon fazlalığı (Madde 6)
*Böbreklerden şeker geri emilimi (Madde 7)
*Beyin ve sinir hücreleri (Madde 8)
Her üç mekanizma da otonom çalışırlar. Yani, teorik olarak dışarıdan etki ile değiştirilmeleri mümkün değildir. Ancak, son bilimsel gelişmeler bizlere hem alfa hücrelerini (GLP-1 analogları ve DPP-IV inhibitörleri ile), hem de böbrekleri (SGLT-2 reseptörünü bloke eden ilaçlarla) dışarıdan ilaçlarla değiştirebileceğimizi göstermektedir.
Burada belki de en önemli olan faktör, beyin ve sinir hücresi düzeyindeki etkilerdir. Şeker hastalarına stresten uzak durmaları gerektiğinin ifade edilmesinin en önemli nedeni de bu durumdur.
Burada belki de en önemli olan faktör, beyin ve sinir hücresi düzeyindeki etkilerdir. Şeker hastalarına stresten uzak durmaları gerektiğinin ifade edilmesinin en önemli nedeni de bu durumdur.
Sonuç olarak;
Tip 2 Diyabet farklı mekanizmaların bir araya gelerek oluşturduğu bir durumdur.
Her hastada bu mekanizmaların baskınlığı ve etkinliği farklıdır.
Bu nedenlerden dolayı, Tip 2 Diyabet tedavisi kişiye özgü olmalıdır. Bir başkasına iyi gelen bir ilaç aynı etkinliği sizde göstermeyebilir.
Ancak her halükarda, Tip 2 Diyabet tedavisinde başarılı sonuçlar için sağlam insülin rezervlerine ihtiyacımız vardır.
Tip 2 Diyabet farklı mekanizmaların bir araya gelerek oluşturduğu bir durumdur.
Her hastada bu mekanizmaların baskınlığı ve etkinliği farklıdır.
Bu nedenlerden dolayı, Tip 2 Diyabet tedavisi kişiye özgü olmalıdır. Bir başkasına iyi gelen bir ilaç aynı etkinliği sizde göstermeyebilir.
Ancak her halükarda, Tip 2 Diyabet tedavisinde başarılı sonuçlar için sağlam insülin rezervlerine ihtiyacımız vardır.
KİLO & DİYABET İLİŞKİSİ
Kilo sorunları Tip 2 Diyabetin seyrini etkileyen faktörlerden sadece birisidir.
Ancak, kilo fazlalığı hem insülin direnci, hem de yağ dokusundan salgılanan olumsuz hormonlar vasıtası ile etki gösterir.
Kilolu bireylerde sonucu belirleyen en önemli kriter İnsülin Direnci iken, ciddi kilo sorunu olmayan bireylerde belirleyici insülin ve beta hücrelerinin glukoza karşı duyarlılığıdır, insülin direnci değildir.
Ancak, kilo fazlalığı hem insülin direnci, hem de yağ dokusundan salgılanan olumsuz hormonlar vasıtası ile etki gösterir.
Kilolu bireylerde sonucu belirleyen en önemli kriter İnsülin Direnci iken, ciddi kilo sorunu olmayan bireylerde belirleyici insülin ve beta hücrelerinin glukoza karşı duyarlılığıdır, insülin direnci değildir.
DİYABET & DAMAR TIKANIKLIĞI
Diyabetli bireylerde yaşamı etkileyen, ölüm riskine neden olduğu gösterilmiş en büyük sorun kalp ve damar hastalıklarıdır.
Özellikle damar hastalıkları, tıkanıklık, felç ve inme gibi nedenlerle hayatı tehdit edebilir.
Tip 2 Diyabet’te iki farklı damar hastalığı vardır: Mikrovasküler (küçük) ve Makrovasküler (büyük) damar hastalığı
Özellikle damar hastalıkları, tıkanıklık, felç ve inme gibi nedenlerle hayatı tehdit edebilir.
Tip 2 Diyabet’te iki farklı damar hastalığı vardır: Mikrovasküler (küçük) ve Makrovasküler (büyük) damar hastalığı
MİKRO VE MAKRO VASKÜLER HASAR
Tip 2 Diyabet tüm damarları etkiler. Beraberinde tansiyon sorunu da varsa, bu etkilenme hem daha erken başlar, hem de daha şiddetli olur.
Diyabette önce büyük damar hasarı gelişir. Hatta şeker hastalarının çoğunda tanı konmadan önceki dönemde dahi, büyük damarlarda etkilenme mevcuttur. Bu süreç yıllarla ifade edilir. Tanı konduğu anda, büyük damar tıkanıklığına ait sürecin %50’lik bir bölümünü tamamladığı kabul edilir.
Küçük damar hasarı ise sıklıkla şeker hastalığı tanısı konmadan kısa bir süre önce başlar. Bu süreç aylarla ifade edilir. Çünkü, büyük damar hasarı genellikle sessiz bir şekilde ilerlerken, küçük damar hasarına ait sorunlar kendilerini cilt, göz, ayak ve idrar sorunları ile belli ederler ve hastayı tedavi arayışına yönlendirirler.
Diyabette önce büyük damar hasarı gelişir. Hatta şeker hastalarının çoğunda tanı konmadan önceki dönemde dahi, büyük damarlarda etkilenme mevcuttur. Bu süreç yıllarla ifade edilir. Tanı konduğu anda, büyük damar tıkanıklığına ait sürecin %50’lik bir bölümünü tamamladığı kabul edilir.
Küçük damar hasarı ise sıklıkla şeker hastalığı tanısı konmadan kısa bir süre önce başlar. Bu süreç aylarla ifade edilir. Çünkü, büyük damar hasarı genellikle sessiz bir şekilde ilerlerken, küçük damar hasarına ait sorunlar kendilerini cilt, göz, ayak ve idrar sorunları ile belli ederler ve hastayı tedavi arayışına yönlendirirler.
TİP 2 DİYABET TEDAVİSİNİN HEDEFİ NE OLMALI?
Tip 2 Diyabet’te sağkalımı belirleyen en önemli gösterge damar tıkanıklığı ve organ hasarıdır. Bu durumda, bizim tedavimizi belirleyecek asıl gösterge aşağıdakilerden hangisi olmalıdır?
Açlık kan şekeri mi?
Tokluk kan şekeri mi?
HbA1c mi?
Mikrovasküler (küçük damar) hasarı mı?
Makrovasküler (büyük damar) hasarı mı?
Kalp ve damar sorunları mı?
Ölüm riski mi?
Açlık kan şekeri mi?
Tokluk kan şekeri mi?
HbA1c mi?
Mikrovasküler (küçük damar) hasarı mı?
Makrovasküler (büyük damar) hasarı mı?
Kalp ve damar sorunları mı?
Ölüm riski mi?
HBA1C (HEMOGLOBİN A1C) TEK GÖSTERGE Mİ?
HbA1c’ye hemoglobin A1c ya da kısaca A1c testi de denilmektedir.
Hemoglobin alyuvarların içerisinde bulunan ve vücuda oksijen taşıyan bir proteindir. Hemoglobin A1c, glukoz eklenmiş hemoglobindir, kandaki şeker seviyesi arttığında HbA1c düzeyi de yükselir.
Günlük kan şekeri ölçümlerinin aksine, HbA1c kanda son üç ay içindeki ortalama glukoz düzeyi ile ilgili bilgi verir.
Benzer bir test olan Fruktozamin ise yaklaşık 1 aylık kan şekeri ortalamasını gösterir.
HbA1c ne kadar yüksekse, hastanın diyabet ile ilgili ciddi sorunlar yaşama riski de o kadar yüksek olur.
HbA1c testi diyabete yönelik tedavinin ne ölçüde başarıya ulaştığını gösterebilir.
Yüksek değerler ilaçlar ya da beslenme düzeninde değişiklikler yapılması gerektiği ile ilgili sinyaller olarak değerlendirilir.
Hedeflenen HbA1c düzeyi yaş ve diğer bireysel farklılıklara göre değişebilir.
HbA1c ile ilgili en önemli nokta ise, bu değerin bir ortalama şeker göstergesi olmasıdır. Yani şekeri 100 ile 300 arasında gezen ve ortalaması 200 olan bir hasta ile şekeri 175 ile 225 arasında gezen ve yine ortalaması 200 olan başka bir hastanın HbA1c değerleri aynı olabilir (Bkz. Şekil 12).
Hemoglobin alyuvarların içerisinde bulunan ve vücuda oksijen taşıyan bir proteindir. Hemoglobin A1c, glukoz eklenmiş hemoglobindir, kandaki şeker seviyesi arttığında HbA1c düzeyi de yükselir.
Günlük kan şekeri ölçümlerinin aksine, HbA1c kanda son üç ay içindeki ortalama glukoz düzeyi ile ilgili bilgi verir.
Benzer bir test olan Fruktozamin ise yaklaşık 1 aylık kan şekeri ortalamasını gösterir.
HbA1c ne kadar yüksekse, hastanın diyabet ile ilgili ciddi sorunlar yaşama riski de o kadar yüksek olur.
HbA1c testi diyabete yönelik tedavinin ne ölçüde başarıya ulaştığını gösterebilir.
Yüksek değerler ilaçlar ya da beslenme düzeninde değişiklikler yapılması gerektiği ile ilgili sinyaller olarak değerlendirilir.
Hedeflenen HbA1c düzeyi yaş ve diğer bireysel farklılıklara göre değişebilir.
HbA1c ile ilgili en önemli nokta ise, bu değerin bir ortalama şeker göstergesi olmasıdır. Yani şekeri 100 ile 300 arasında gezen ve ortalaması 200 olan bir hasta ile şekeri 175 ile 225 arasında gezen ve yine ortalaması 200 olan başka bir hastanın HbA1c değerleri aynı olabilir (Bkz. Şekil 12).
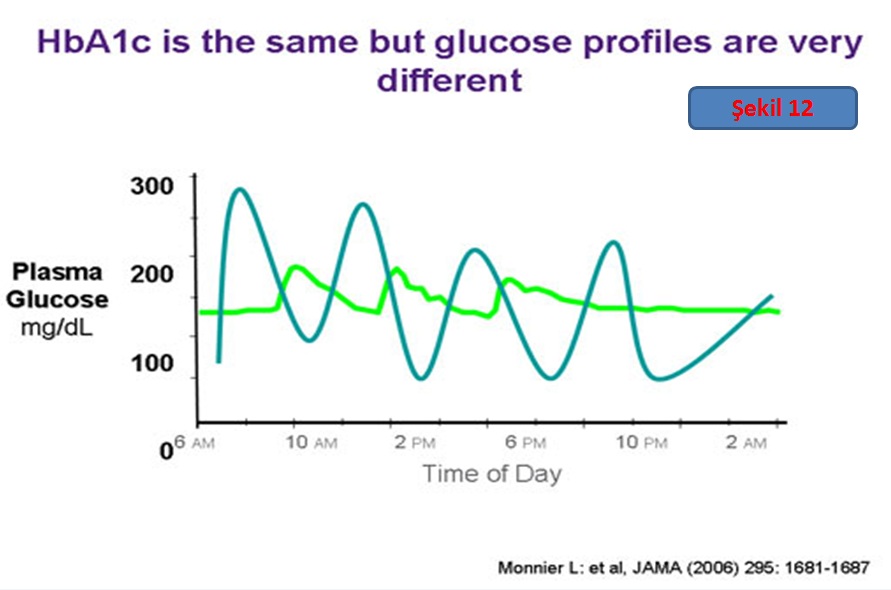
HbA1c Tek Gösterge Olamaz!
Çünkü, HbA1c değeri şekerin ortalamasını gösterir. Şekerin gün içindeki dalgalanmasını göstermez.
Halbuki, organ hasarı ve damar tıkanıklığına neden olan temel faktör, kronik kan şekeri yüksekliğine ilaveten şeker seviyelerinde görülen gün içindeki dalgalanmalardır
Bu dalgalanmaya “Glisemik Variabilite” adı verilir.
Çünkü, HbA1c değeri şekerin ortalamasını gösterir. Şekerin gün içindeki dalgalanmasını göstermez.
Halbuki, organ hasarı ve damar tıkanıklığına neden olan temel faktör, kronik kan şekeri yüksekliğine ilaveten şeker seviyelerinde görülen gün içindeki dalgalanmalardır
Bu dalgalanmaya “Glisemik Variabilite” adı verilir.

“GLİSEMİK VARİABİLİTE” NASIL ÖLÇÜLÜR?
Gün içindeki şeker dalgalanmalarını parmak ucundan veya damardan defalarca kan alarak ölçmek, uygulanabilir bir yöntem değildir.
Bu amaçla CGMS (Continous Glucose Monitoring Sysytem: Sürekli Şeker Takip Sistemi) adı verilen bir cihaz kullanılmaktadır (Bkz. Şekil 14=Resim lazım).
Bu cihaz sayesinde 3-4 gün boyunca, her gün yüzlerce defa kan şekeri ölçümü yapılıp, bireyin şeker profili hakkında daha sağlıklı bilgi edinilmesi mümkün olabilir.
Bu amaçla CGMS (Continous Glucose Monitoring Sysytem: Sürekli Şeker Takip Sistemi) adı verilen bir cihaz kullanılmaktadır (Bkz. Şekil 14=Resim lazım).
Bu cihaz sayesinde 3-4 gün boyunca, her gün yüzlerce defa kan şekeri ölçümü yapılıp, bireyin şeker profili hakkında daha sağlıklı bilgi edinilmesi mümkün olabilir.


TİP 2 DİYABET’TE GERÇEK BAŞARI
Görüldüğü üzere Tip 2 Diyabet’te gerçek başarı ölçütü HbA1c değildir. Çünkü HbA1c, gün içi şeker dalgalanmalarını göstermez.
Ama, şu an için klinik pratikte kullanılabilecek en kolay ve uygulanabilir test de HbA1c’dir.
Biraz şaşırtıcı gelebilir ama, ilk resim bir şeker hastasının ameliyat öncesi, ikinci resim ise aynı hastanın ameliyat sonrası CGMS sonuçlarını içermektedir (Şekil 15-16).
Ama, şu an için klinik pratikte kullanılabilecek en kolay ve uygulanabilir test de HbA1c’dir.
Biraz şaşırtıcı gelebilir ama, ilk resim bir şeker hastasının ameliyat öncesi, ikinci resim ise aynı hastanın ameliyat sonrası CGMS sonuçlarını içermektedir (Şekil 15-16).

 Daha yumuşak olacakları için ayak tırnaklarınızı banyo yaptıktan sonra kesin.
Daha yumuşak olacakları için ayak tırnaklarınızı banyo yaptıktan sonra kesin.